Kurzajki, zwane również brodawkami, to powszechne zmiany skórne wywoływane przez infekcję wirusową. Ich obecność może być uciążliwa, a czasem nawet bolesna, dlatego zrozumienie mechanizmu ich powstawania jest kluczowe dla profilaktyki i skutecznego leczenia. Głównym winowajcą jest wirus brodawczaka ludzkiego, znany jako HPV (Human Papillomavirus). Istnieje ponad sto jego typów, a każdy z nich może powodować powstawanie brodawek w różnych lokalizacjach na ciele i o odmiennym wyglądzie. Wirus ten preferuje wilgotne i ciepłe środowiska, co sprawia, że miejsca takie jak baseny, sauny czy szatnie sportowe stanowią potencjalne ogniska zakażenia.
Wirus HPV przenosi się poprzez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z zakażonymi przedmiotami. Nawet niewielkie uszkodzenia naskórka, takie jak otarcia, skaleczenia czy mikropęknięcia, mogą stanowić bramę dla wirusa. Po wniknięciu do organizmu wirus namnaża się w komórkach naskórka, prowadząc do ich nieprawidłowego rozrostu i charakterystycznego wyglądu kurzajki. Okres inkubacji może być bardzo zmienny – od kilku tygodni do nawet kilku miesięcy, co utrudnia jednoznaczne zidentyfikowanie źródła infekcji. Ważne jest, aby wiedzieć, jak odróżnić kurzajkę od innych zmian skórnych, takich jak znamiona czy odciski, które mogą wymagać innego podejścia terapeutycznego.
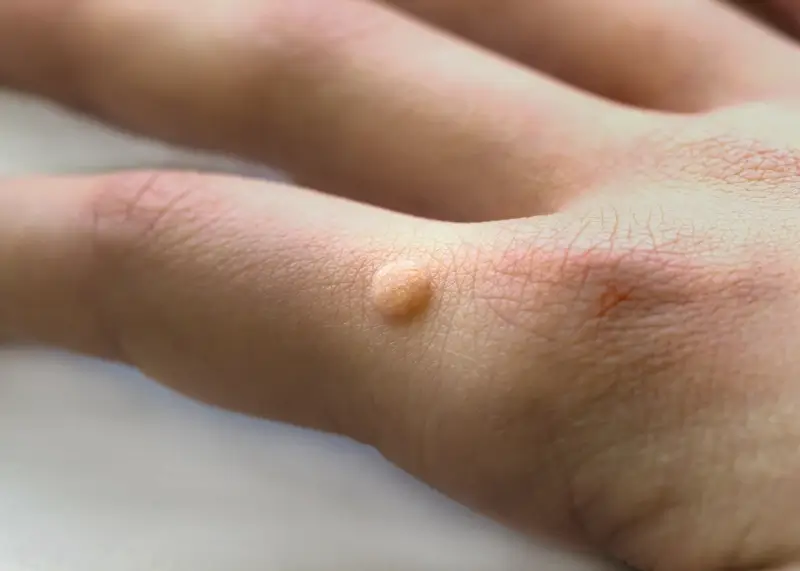
Rozpoznanie kurzajki zazwyczaj nie stanowi problemu dla lekarza dermatologa, ale pacjenci sami również mogą ją zidentyfikować. Najczęściej mają charakter brodawkowaty, nieregularny kształt i mogą być pokryte drobnymi, czarnymi punkcikami, które są w rzeczywistości zatrzymanymi naczyniami krwionośnymi. Lokalizacja również bywa pomocna – kurzajki często pojawiają się na dłoniach (zwłaszcza na palcach i grzbietach), stopach (tzw. brodawki podeszwowe), łokciach, kolanach, a czasem także na twarzy i narządach płciowych, gdzie ich wygląd i wymagania terapeutyczne mogą się różnić.
Mechanizmy przenoszenia wirusa brodawczaka ludzkiego
Przenoszenie wirusa brodawczaka ludzkiego (HPV), który jest odpowiedzialny za powstawanie kurzajek, odbywa się głównie na drodze kontaktowej. Oznacza to, że do zakażenia dochodzi w wyniku bezpośredniego kontaktu skóry z osobą zakażoną lub poprzez pośredni kontakt z przedmiotami, które miały styczność z wirusem. Wirus ten jest niezwykle odporny w środowisku zewnętrznym, zwłaszcza w wilgotnych i ciepłych warunkach. Dlatego też miejsca takie jak baseny, jacuzzi, sauny, łaźnie, a także wspólne prysznice i szatnie stanowią idealne środowisko dla jego przetrwania i rozprzestrzeniania się.
Bezpośredni kontakt skóra do skóry jest najczęstszym sposobem infekcji. Wystarczy dotknięcie kurzajki u innej osoby lub miejsca, na którym znajduje się wirus, aby doszło do zakażenia. Wirus może również łatwo przenieść się z jednej części ciała na inną u tej samej osoby. Na przykład, jeśli osoba ma kurzajkę na dłoni i dotknie nią stopy, może dojść do powstania brodawki podeszwowej. To zjawisko nazywane jest auto-zakażeniem i jest powodem, dla którego jedna kurzajka może szybko przekształcić się w wiele zmian.
Pośrednie przenoszenie wirusa odbywa się poprzez przedmioty codziennego użytku, które zostały zanieczyszczone wirusem. Mogą to być ręczniki, obuwie, narzędzia do pielęgnacji stóp (np. pumeks, cążki), a nawet powierzchnie takie jak podłogi w miejscach publicznych czy klamki. Warto pamiętać, że wirus HPV może przetrwać na powierzchniach przez pewien czas, co zwiększa ryzyko zakażenia, nawet jeśli nie ma bezpośredniego kontaktu z osobą chorą. Szczególną ostrożność powinny zachować osoby o osłabionym układzie odpornościowym, ponieważ są one bardziej podatne na infekcje i mogą mieć trudności z samoistnym zwalczeniem wirusa.
Czynniki sprzyjające powstawaniu kurzajek i osłabiona odporność
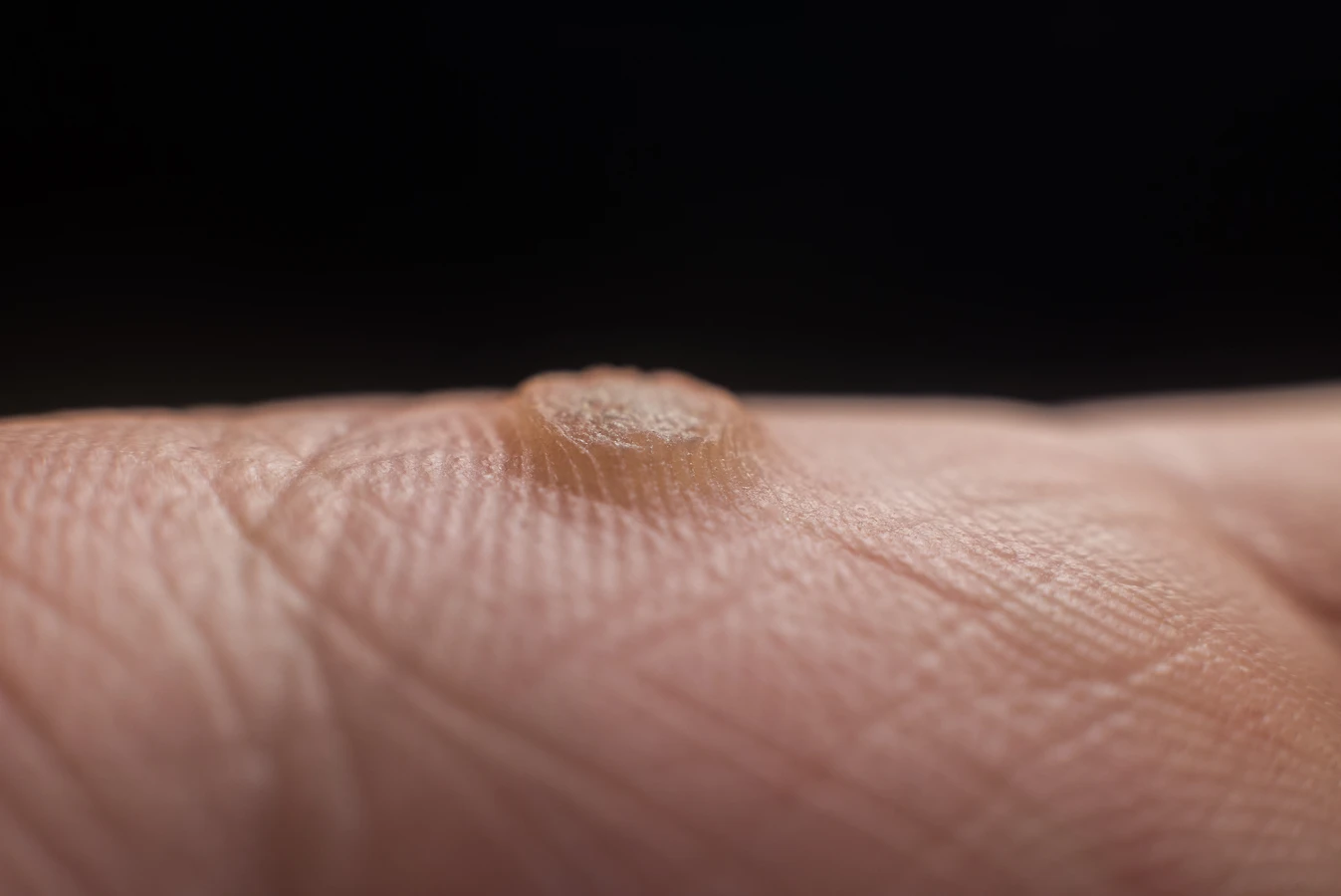
Do czynników sprzyjających osłabieniu odporności i zwiększających podatność na infekcje HPV zalicza się wiele aspektów życia codziennego i stanu zdrowia. Przedłużający się stres, brak odpowiedniej ilości snu, nieprawidłowa dieta uboga w witaminy i minerały, a także choroby przewlekłe mogą znacząco obniżyć zdolność organizmu do walki z wirusami. Szczególnie narażone są osoby cierpiące na choroby autoimmunologiczne, nowotworowe, czy przyjmujące leki immunosupresyjne po przeszczepach narządów. U tych pacjentów ryzyko rozwoju i rozprzestrzeniania się brodawek jest znacznie wyższe.
Warto również zwrócić uwagę na wiek. Dzieci i młodzież, ze względu na wciąż rozwijający się układ odpornościowy, są bardziej podatne na zakażenia wirusem HPV. Paradoksalnie, osoby starsze, u których układ odpornościowy z wiekiem naturalnie słabnie, również mogą być bardziej narażone. Innym ważnym czynnikiem jest uszkodzenie skóry. Mikrourazy, skaleczenia, otarcia czy nawet suchość skóry stanowią otwartą drogę dla wirusa. Dlatego miejsca, gdzie skóra jest często narażona na drobne urazy, takie jak dłonie i stopy, są częstymi lokalizacjami kurzajek. Wilgotne środowisko, jak wspomniano wcześniej, nie tylko ułatwia przetrwanie wirusa, ale także może sprzyjać maceracji skóry, czyniąc ją bardziej podatną na infekcje.
Rozmaite typy kurzajek i ich lokalizacja na ciele
Kurzajki nie są jednorodną grupą zmian skórnych. Wirus HPV występuje w wielu odmianach, a każda z nich może wywoływać brodawki o specyficznym wyglądzie i lokalizacji. Zrozumienie tych różnic jest istotne dla prawidłowej diagnozy i wyboru odpowiedniej metody leczenia. Najczęściej spotykane są brodawki zwykłe, które pojawiają się zazwyczaj na dłoniach, palcach i wokół paznokci. Mają one charakterystyczną, szorstką i grudkowatą powierzchnię, często z widocznymi czarnymi punktami.
Innym częstym typem są brodawki podeszwowe, które lokalizują się na podeszwach stóp. Ze względu na nacisk podczas chodzenia, mogą one wrastać w głąb skóry, stając się bolesne i utrudniając poruszanie się. Często są pokryte zrogowaciałą skórą, która maskuje ich typową brodawkowatą strukturę. Brodawki płaskie, zazwyczaj mniejsze i gładsze, preferują skórę twarzy, szyi, grzbietów dłoni i przedramion. Mogą występować w skupiskach i być trudniejsze do usunięcia, ponieważ znajdują się wyżej na poziomie naskórka.
Bardziej specyficzne są brodawki mozaikowe, które stanowią skupisko wielu małych brodawek tworzących większą zmianę, często na stopach lub dłoniach. Z kolei brodawki nitkowate, o charakterystycznym, wydłużonym kształcie, najczęściej pojawiają się na szyi, powiekach i pod pachami. Warto również wspomnieć o brodawkach płciowych (kłykcinach kończystych), które są wywoływane przez inne typy HPV i wymagają odrębnego podejścia diagnostyczno-terapeutycznego, często związanego z chorobami przenoszonymi drogą płciową. Różnorodność wirusów HPV i ich tropizm tkankowy sprawiają, że kurzajki mogą przybierać bardzo różne formy, co wymaga od lekarza dokładnej oceny klinicznej.
Jak można zapobiegać powstawaniu kurzajek i rozprzestrzenianiu się infekcji
Zapobieganie powstawaniu kurzajek opiera się przede wszystkim na ograniczaniu kontaktu z wirusem HPV oraz na wzmacnianiu naturalnych mechanizmów obronnych organizmu. Kluczowe jest unikanie miejsc, gdzie ryzyko zakażenia jest podwyższone, a jeśli już się tam znajdujemy, należy stosować odpowiednie środki ostrożności. W miejscach publicznych, takich jak baseny, siłownie czy sauny, zaleca się noszenie obuwia ochronnego, np. klapków. Zapobiega to bezpośredniemu kontaktowi stóp z potencjalnie zakażonymi powierzchniami, takimi jak podłogi czy maty.
Higiena osobista odgrywa niebagatelną rolę. Regularne mycie rąk, zwłaszcza po kontakcie z miejscami publicznymi lub po potencjalnym dotknięciu osoby zakażonej, pomaga usunąć wirusy z powierzchni skóry. Ważne jest również, aby unikać dzielenia się osobistymi przedmiotami, takimi jak ręczniki, skarpetki czy obuwie, ponieważ mogą one przenosić wirusa. Osoby z istniejącymi kurzajkami powinny być szczególnie ostrożne, aby nie doprowadzić do ich rozprzestrzenienia się na inne części ciała lub zakażenia innych osób. Obejmuje to unikanie drapania i skubania brodawek.
Wzmacnianie układu odpornościowego jest długoterminową strategią zapobiegania infekcjom. Zdrowa, zbilansowana dieta bogata w warzywa, owoce i produkty pełnoziarniste dostarcza niezbędnych witamin i minerałów wspierających funkcje immunologiczne. Regularna aktywność fizyczna, odpowiednia ilość snu i unikanie przewlekłego stresu również mają pozytywny wpływ na odporność. W niektórych przypadkach, zwłaszcza dla osób z grup ryzyka lub mających częste nawroty kurzajek, lekarz może rozważyć szczepienie przeciwko wirusowi HPV, które chroni przed najbardziej niebezpiecznymi typami wirusa, choć nie daje stuprocentowej ochrony przed wszystkimi. Pamiętajmy, że profilaktyka jest zawsze lepsza niż leczenie.
Wpływ wirusów HPV na powstawanie brodawek i ich zróżnicowanie
Istnienie ponad stu typów wirusa brodawczaka ludzkiego (HPV) tłumaczy ogromne zróżnicowanie kurzajek, zarówno pod względem ich wyglądu, jak i lokalizacji na ciele. Każdy typ wirusa ma swoje preferencje co do tego, które komórki skóry zakaża, co prowadzi do powstawania charakterystycznych zmian. Na przykład, typy HPV 1 i 2 są najczęściej odpowiedzialne za brodawki zwykłe i podeszwowe, które mają grubą, hiperkeratotyczną powierzchnię. Z kolei typy HPV 3 i 5 często powodują brodawki płaskie, które są mniejsze, gładsze i mogą pojawiać się na twarzy.
Niektóre typy wirusa HPV, choć rzadziej, mogą wywoływać bardziej rozległe i trudne do leczenia zmiany. Na przykład, wirusy z grupy HPV typu 10, 27 i 41 mogą prowadzić do powstania brodawek mozaikowych, które są skupiskami wielu drobnych brodawek tworzących większą, trudną do usunięcia powierzchnię. Brodawki nitkowate, które często pojawiają się na szyi i twarzy, są zazwyczaj wywoływane przez typy HPV 1, 2, 4 i 27. Ich wydłużony, nitkowaty kształt jest wynikiem specyficznej reakcji komórek skóry na infekcję.
Najbardziej niebezpieczne są typy HPV związane z rozwojem nowotworów, zwłaszcza raka szyjki macicy, odbytu czy gardła. Chociaż te typy wirusa nie są bezpośrednio związane z powstawaniem typowych kurzajek na skórze, warto pamiętać o ich istnieniu. Szczepienia przeciwko HPV mają na celu ochronę przed tymi onkogennymi typami wirusa. Zrozumienie związku między konkretnymi typami HPV a rodzajem powstających brodawek pomaga lekarzom w podejmowaniu decyzji terapeutycznych. Na przykład, brodawki wywołane przez wirusy płaskie mogą wymagać innego podejścia niż brodawki zwykłe, a brodawki podeszwowe często są bardziej oporne na leczenie.
Związek kurzajek z układem odpornościowym i jego rolą w walce z infekcją
Układ odpornościowy odgrywa kluczową rolę w determinowaniu, czy dojdzie do rozwoju kurzajek po kontakcie z wirusem HPV, a także w procesie ich samoistnego zanikania. Nasz system immunologiczny posiada złożone mechanizmy obronne, które rozpoznają i zwalczają patogeny, w tym wirusy. W przypadku HPV, gdy wirus wniknie do komórek naskórka, układ odpornościowy uruchamia odpowiedź immunologiczną, która ma na celu wyeliminowanie zainfekowanych komórek i zapobieżenie dalszemu namnażaniu się wirusa.
Często zdarza się, że układ odpornościowy jest w stanie skutecznie poradzić sobie z infekcją HPV bez żadnej interwencji medycznej. W takich przypadkach kurzajki mogą samoistnie zaniknąć po kilku miesiącach lub latach. Jest to dowód na to, że własne siły obronne organizmu poradziły sobie z wirusem. Jednakże, gdy układ odpornościowy jest osłabiony, na przykład z powodu stresu, choroby, niedożywienia lub przyjmowania leków immunosupresyjnych, jego zdolność do zwalczania wirusa jest ograniczona. W takich sytuacjach wirus HPV może swobodnie się namnażać, prowadząc do powstania i rozprzestrzeniania się kurzajek.
Dlatego też, w leczeniu kurzajek, oprócz metod miejscowych mających na celu usunięcie zmiany, często zaleca się również działania wspierające układ odpornościowy. Należą do nich zdrowa dieta, suplementacja witamin (zwłaszcza witaminy C i D), regularna aktywność fizyczna oraz unikanie czynników osłabiających odporność. W przypadkach nawracających lub rozległych brodawek, lekarz może zlecić badania oceniające stan odporności pacjenta. Zrozumienie tej zależności pozwala na bardziej kompleksowe podejście do problemu kurzajek, łączące leczenie objawowe z działaniami mającymi na celu wzmocnienie naturalnych mechanizmów obronnych organizmu.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Chociaż większość kurzajek jest niegroźna i można je leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją pewne sytuacje, w których konieczna jest konsultacja lekarska. Zgłoszenie się do lekarza, najlepiej dermatologa, jest wskazane, gdy mamy wątpliwości co do natury zmiany skórnej. Nie każda grudka czy narośl to kurzajka. Lekarz będzie w stanie odróżnić brodawkę od innych, potencjalnie groźniejszych zmian, takich jak znamiona barwnikowe, brodawki łojotokowe czy nawet niektóre nowotwory skóry.
Szczególną ostrożność należy zachować, jeśli kurzajka zmienia wygląd – rośnie, krwawi, swędzi, zmienia kolor lub kształt. Są to sygnały alarmowe, które mogą świadczyć o procesie zapalnym lub o złośliwej transformacji komórek. W takich przypadkach szybka diagnoza lekarska jest kluczowa dla wdrożenia odpowiedniego leczenia. Dotyczy to również sytuacji, gdy kurzajki pojawiają się w miejscach wrażliwych lub trudnodostępnych, takich jak okolice oczu, narządy płciowe czy błony śluzowe. Samodzielne próby ich usunięcia w tych lokalizacjach mogą prowadzić do poważnych komplikacji, uszkodzenia tkanek lub blizn.
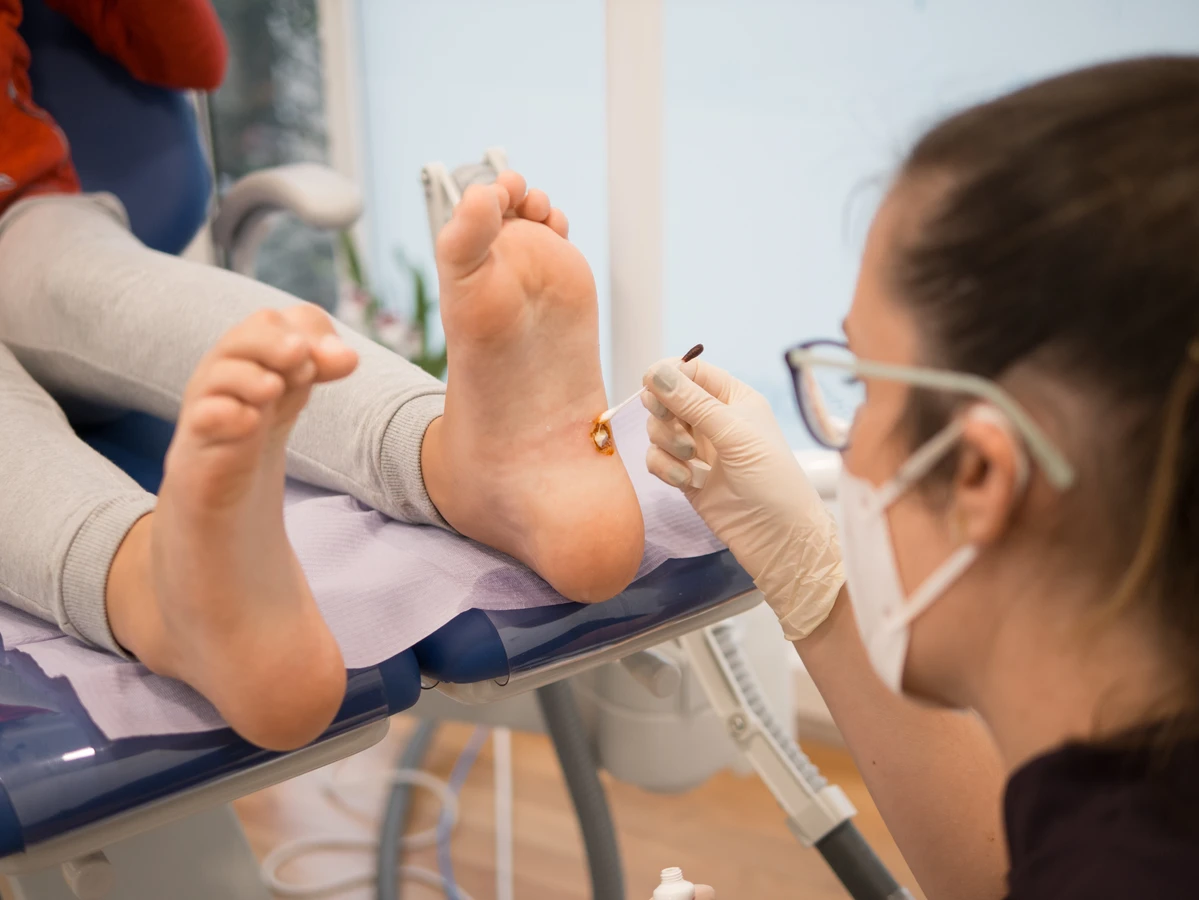
Należy również udać się do lekarza, gdy kurzajki są liczne, szybko się rozprzestrzeniają, lub gdy domowe metody leczenia okazują się nieskuteczne. Osoby z osłabionym układem odpornościowym, cierpiące na cukrzycę, choroby autoimmunologiczne lub przyjmujące leki immunosupresyjne, powinny skonsultować się z lekarzem, zanim rozpoczną jakiekolwiek leczenie. U tych pacjentów infekcja HPV może przebiegać inaczej, a tradycyjne metody mogą być niewystarczające lub nawet szkodliwe. Lekarz może zaproponować bardziej zaawansowane metody leczenia, takie jak krioterapię, laseroterapię, elektrokoagulację lub leczenie farmakologiczne.